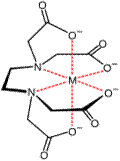
 金属-EDTAキレート錯体(Mは金属イオン)
金属-EDTAキレート錯体(Mは金属イオン)🧪**キレート療法(キレーション療法)は、体内に蓄積された有害な重金属(鉛、水銀、ヒ素など)を排出するために使われる治療法です。特にEDTA(エチレンジアミン四酢酸)**などのキレート剤を用いて、金属イオンと結合させて尿中に排泄させる仕組みです。
🔍基本的な仕組み
🩺期待される効果
|
分野 |
期待される改善 |
|
循環器 |
動脈硬化、心筋梗塞、脳梗塞の予防・改善 |
|
神経系 |
アルツハイマー病、認知症の予防 |
|
眼科 |
加齢黄斑変性症、緑内障などの改善 |
|
代謝 |
高血圧、糖尿病性血管障害の改善 |
|
美容・老化 |
細胞の若返り、抗酸化作用、疲労軽減 |
⚠️注意点と副作用
💡補足
この療法は自由診療で行われることが多く、1回1〜2万円程度の費用がかかることがあります。治療回数は目的によって異なり、10〜30回の点滴が推奨されるケースもあります。
興味深いのは、あなたが探究している統合医療や抗加齢医学とも深く関わっている点です。もし、特定の疾患や目的(例:動脈硬化予防、デトックス)に対しての適応やエビデンスを深掘りしたい場合は、さらに詳しくご案内できますよ。どの方向から掘り下げてみましょうか?
🩺キレート療法の適応疾患は、使用されるキレート剤の種類や目的によって異なります。以下に代表的な疾患とその背景を整理しました。
⚙️基本的な分類
|
キレート剤の種類 |
主な対象物質 |
適応疾患の例 |
|
EDTA(Na/Ca) |
鉛・水銀・カルシウムなど |
動脈硬化、心筋梗塞、脳梗塞、加齢黄斑変性症、糖尿病性血管障害、慢性疲労、メニエール病など |
|
デフェロキサミン |
鉄 |
鉄過剰症、輸血依存性貧血、骨髄異形成症候群、再生不良性貧血 |
|
デフェラシロクス |
鉄 |
ヘモクロマトーシス、鉄過剰による臓器障害(肝・心) |
|
デフェリプロン |
鉄 |
サラセミア、心臓内鉄過剰症 |
|
DMSA・DMPS |
水銀・ヒ素 |
重金属中毒(特に神経毒性) |
🧠疾患別の適応例
✅循環器系
✅代謝・内分泌系
✅神経・精神系
✅眼科・皮膚科
✅血液・造血系
✅その他
⚠️注意点
ご興味のある疾患や治療目的があれば、さらにエビデンスレベルや臨床試験の結果も含めて深掘りできますよ。どの領域から掘り下げてみましょうか?
🧪キレート療法の副作用は、使用されるキレート剤の種類や投与方法、患者の体質によって異なりますが、以下のような症状が報告されています。
⚠️主な副作用一覧
|
副作用 |
説明 |
|
低カルシウム血症 |
EDTAがカルシウムと結合して排出されるため、血中カルシウム濃度が低下し、筋肉のけいれんや不整脈を引き起こすことがあります。 |
|
腎機能障害 |
キレート剤は腎臓から排泄されるため、腎臓に負担がかかり、腎機能が低下するリスクがあります。 |
|
点滴部位の炎症・灼熱感 |
点滴を刺した部位に痛みや赤み、熱感が生じることがあります。 |
|
倦怠感・疲労感 |
特に治療初期に感じる人が多く、体内のミネラルバランスの変化が影響している可能性があります。 |
|
吐き気・嘔吐・発熱 |
一時的な体調不良として現れることがあり、個人差があります。 |
|
必須ミネラルの排出 |
有害金属とともに亜鉛やマグネシウムなどの必要なミネラルも排出されることがあるため、補充が必要です。 |
🚨重篤な副作用(まれ)
🧠副作用を防ぐためのポイント
副作用のリスクはありますが、適切な管理とモニタリングによって安全性は高められます。もし特定のキレート剤(EDTA、DMSAなど)や疾患に対する副作用の詳細を知りたい場合は、さらに掘り下げてご案内できますよ。どの方向から深めてみましょう?
🧪EDTAとDMSAの副作用の違いは、両者の作用機序・排泄経路・対象金属の違いに加え、体への影響の出方にも差があります。以下に比較表で整理してみました。
🔬副作用の比較表
|
項目 |
EDTA(エチレンジアミン四酢酸) |
DMSA(ジメルカプトコハク酸) |
|
主な投与方法 |
点滴(Ca-EDTAまたはNa-EDTA) |
経口(カプセル) |
|
排泄経路 |
腎臓(尿中) |
肝臓・腎臓(尿中) |
|
主な対象金属 |
鉛・カルシウム・カドミウムなど |
水銀・鉛・ヒ素など |
|
よく見られる副作用 |
倦怠感、低カルシウム血症、不整脈、腎毒性、血栓性静脈炎 |
腹痛、下痢、皮疹、肝酵素上昇、アレルギー反応 |
|
重篤な副作用 |
急速投与による腎障害や死亡例(米国で報告あり) |
強い皮疹や肝障害により治療中止が必要なケースあり |
|
ミネラルへの影響 |
必須ミネラル(亜鉛・マグネシウムなど)も排出される |
同様に亜鉛・銅などの排出があるが、EDTAより影響は少なめ |
|
使用上の注意 |
腎機能低下者は禁忌、点滴速度に注意 |
腸内環境や肝機能の状態に注意、硫黄不耐症に注意 |
🧠補足ポイント
副作用の出方は個人差が大きく、**腎機能・肝機能・体質(アレルギーや硫黄不耐症)**によって選択が分かれます。もし、どちらかの剤を検討されている場合は、目的(対象金属)や体調、検査結果に応じた選択が重要です。
さらに詳しく、臨床試験データや症例報告をもとにした比較もできますよ。どの方向から深めてみましょうか?
化学においてキレート (英: chelate [ˈkiːleit]) とは、複数の配位座を持つ配位子(多座配位子)による金属イオンへの配位結合のこと。このような錯体をキレート錯体と呼ぶ。キレート錯体は配位子が複数の配位座を持っているために、配位している物質から分離しにくい。これをキレート効果という。分子の立体構造によって生じた隙間に金属を挟む姿から、「蟹のハサミ」を意味する chela (ラテン語 chēla、ギリシャ語 chēlē)に由来する[1]。
キレート錯体を形成する配位子の例
· 鎖状配位子
· エチレンジアミン
· ビピリジン
· エチレンジアミン四酢酸
· フェナントロリン
· 環状配位子
· ポルフィリン
· クラウンエーテル
ethylenediaminetetraacetic acid)は、金属キレーション剤の1種であり、EDTA あるいはエデト酸と呼ばれることがある。EDTA自体は水に溶けにくいため、後述の様々な利用法で用いるのはEDTAの塩である。通常、とくに断りのない場合、 EDTA はジナトリウム塩であり、日本薬局方ではエデト酸ナトリウムである。ジナトリウム塩であることを正確に記述したい場合や強調したい場合などは、エチレンジアミン四酢酸二ナトリウム、エチレンジアミン四酢酸二水素二ナトリウム、EDTA・2Na、などと記述される。
錯体の形成
 金属-EDTAキレート錯体(Mは金属イオン)
金属-EDTAキレート錯体(Mは金属イオン)
EDTAはキレート剤であり、Ag+、Ca2+、Cu2+、Fe3+、Zr4+ などのそれぞれ1価、2価、3価、4価の金属イオンとキレート錯体を形成する(キレート結合)。特にカルシウム、銅、鉄(3価)、コバルト(3価)とは強く結合する。この特性を利用してキレート滴定に広く使われている。EDTAは4つのカルボン酸と2つの3級アミンを持つため、酸塩基反応にも利用される。
使用例
EDTAが持つ金属イオンをキレート(錯化)する性質を利用して、硬水中のMg2+やCa2+をキレートさせて捕集することで軟水化することができ、その目的でシャンプーなどの化粧品に添加される。あるいは金属中毒の治療剤として処方される場合もある。
特に重要な利用法として以下のようなものがある。
· 工業的洗浄 - 重金属表面に付着したカルシウム、マグネシウムの錯化除去。
· 合成洗剤の添加物 - カルシウム、マグネシウムの除去(水の軟水化)
· 写真工業 - 鉄(III)-EDTA錯体の酸化剤としての利用。
· パルプ・製紙業 - 非塩素系漂白剤を使用する際に生じる過酸化水素の安定化を目的とした重金属の錯化除去。
· 繊維工業 - 漂白剤安定化のための重金属錯化除去。
· 農業 - 主に石灰質土壌において、EDTAに鉄、亜鉛、銅を錯化させた状態でまいて、その土壌に乏しい植物の必須元素を補う、肥料としての利用。
またその他にも以下のような利用法が挙げられる。
· 食料品 - 酸化防止剤、金属封鎖剤(遊離してきた金属イオンを錯体として捕獲して油脂などの酸化を触媒しないようにする)として利用される。これらの用途から「保存料」と書かれることもある[2][3]。
· 乳製品・飲料 - 乳成分由来の汚れの除去。
· 石油生産 - 無機物の沈殿を防ぐためのボアホールでの利用。
· 排気ガス - 窒素酸化物の除去。
· 化粧品 - 酸化防止剤(油脂の酸化を触媒する金属イオンを捕らえる)としての利用。
· 医薬品 - 急性高カルシウム血症、鉛中毒の治療[注釈 1]。一部の採血管において抗凝固剤として利用[注釈 2]。
· 歯科治療 - 歯の根管の洗浄(無機物の除去)。
· その他の治療 - デトックス、キレーション治療、キレート療法等と称し、主にアメリカで行われているという。これに関連してEDTAを合成アミノ酸と呼ぶ例が見られる。確かに広義のアミノ酸に違いないが、大衆向け広告の表現としては疑問がある。
科学の分野では以下のように利用される。
· 金属イオン捕集剤としての利用。生物学や分子生物学において、酵素の不活性化剤として広く用いられる。
· キレート滴定のキレート剤[注釈 3]。
· 緩衝液
· スフェロプラストの作成。
環境への影響
微生物による分解を受けにくいため、水処理としてはやや難易度の高い処理が必要である。一般に次亜塩素酸ナトリウム添加による酸化分解法が採られるが、重金属等の共存下では事前実験が必要である。
ヨーロッパでは使用が規制されている。また、世界保健機関では、飲料水水質ガイドラインとして、0.6 (mg/L)と定めている。これは、EDTAが亜鉛をキレートして、飲料水から亜鉛が摂取できなくなり、亜鉛欠乏に陥ることもあることを懸念しての策である。
注釈
1. ^ 金属イオンを錯体にして、腎臓からの排泄を促す。
2. ^ 血液凝固にはカルシウムイオンが必要なのだが、これをEDTAがキレートすることで凝固を防止する。ただし、採血検査の目的によっては他の抗凝固剤が用いられることもある。なお、生体内では抗凝固剤としては利用しない。あくまで、採血した血液の凝固を防止するために用いられる。
3. ^ 例えば、水の硬度の決定などを行う。ただし、通常はキレート滴定の終点を知るための指示薬が別に必要となる。
出典
1. ^ Harris, D.C. "Quantitative Chemical Analysis", 7th ed., W. H. Freeman and Compagny, New York, 2007
2. ^ 食品添加物基礎講座(その18) - 品質の維持に関わる食品添加物(3)
3. ^ エチレンジアミン四酢酸カルシウム二ナトリウム
貧血(ひんけつ)とは血液が薄くなった状態である。医学的には、血液(末梢血)中のヘモグロビン(Hb)濃度、赤血球数、赤血球容積率(Ht)が減少し基準値未満になった状態として定義されるが[1]、一般にはヘモグロビン濃度が基準値を下回った場合に貧血とされる[2]。
医療業界では、アネミー、アネミ、アニーミア(Anemia)ということもある[3][4]。
血液が薄くなり、赤血球の主要な構成物質であり酸素運搬を担うヘモグロビンが血液体積あたりで減少することで、血液の酸素運搬能力が低下し、多臓器・組織が低酸素状態になることで倦怠感や蒼白その他の諸症状が現れる[1][2]。
基準値は研究機関・検査施設によって若干異なるが、概ね男性でヘモグロビン濃度13.0 g/dl、女性で12.0(あるいは11.5)g/dl程度とされる[1][2]。なお、貧血はヘモグロビンあるいはヘマトクリットが減少した状態(症候、病態)を示す言葉であって、単に「貧血」という名前の病気があるのではなく、病名(疾患名、診断名)は原因に従って、鉄欠乏性貧血とか赤芽球癆などと言った病名になる[5][6]。また、世間では急に立ち上がったり、立ち続けることで血圧が低下しめまい・立ちくらみが起きる一過性の起立性低血圧(脳貧血)やそれに加え全身の倦怠感なども起きる慢性の低血圧症を「貧血」と呼ぶこともあるが、低血圧によるものは医学的には貧血とはまったく異なるものである。
赤血球は血流に乗って全身を巡り、赤血球内部に充満しているヘモグロビンを使って酸素を全身に運ぶ働きをしており、赤血球数が減少したり赤血球が小さくなることでヘモグロビンが足りなくなると十分な酸素を運ぶには血流量自体を増やしたり、呼吸量を増やすことで代償しなくてはならない。すなわち、動悸・息切れがみられる。特に、代償の限界を超える運動時にこれらの症状が強くなる。また、代償が追いつかないと、体の各組織が低酸素状態になり、倦怠感などの諸症状が現れる。また、血色素であるヘモグロビンが減少するために体の各部が蒼白になる。しかし、貧血が徐々に進行した場合には、体が低酸素状態に慣らされるために、相当に強い貧血になるまで特に自覚症状が無いこともある。
貧血の原因は大別して赤血球産生の低下と、破壊・喪失の亢進がある(両方が同時に起きることもありえる)。
赤血球産生の低下は
1. 無効造血 ..... 造血細胞は赤血球を作ろうと努力はするが何らかの原因でうまく行かず、正常な赤血球を十分に作れない。
2. 造血細胞の減少 ..... 造血細胞の数が減少し赤血球産生能力が低下する。
3. その他 ..... 造血因子(エリスロポエチンなど)の減少や低栄養で造血細胞の意欲が低下する。
赤血球の喪失には
1. 出血 ..... 出血では赤血球と血漿(水分)を同時に失うが血漿(水分)量は短時間で回復するが赤血球の回復には時間がかかるので血液が薄くなる。
2. 溶血 ..... 何らかの原因で赤血球が破壊される。
などに大別される[7]。
(1) 無効造血
1. ヘモグロビン合成障害
1. 鉄欠乏性貧血(ヘム合成の障害) 赤血球の材料である鉄が不足する。
2. 鉄芽球性貧血(ヘム合成の障害)
3. サラセミア(グロビン合成の障害) 異常な赤血球が作られてしまい、それはすぐに壊されるので溶血性貧血でもある。
2. DNA合成障害
1. ビタミンB12欠乏 巨赤芽球性貧血・・悪性貧血や胃の切除、腸の吸収異常、極端な菜食主義でビタミンB12が不足する。
2. 葉酸欠乏 巨赤芽球性貧血・・なんらかの原因で葉酸が不足する。
3. 骨髄異形成症候群(MDS)・・造血細胞自体の異常で正常な赤血球が作れなくなる
(2) 造血細胞の減少
1. 再生不良性貧血
2. 赤芽球癆
3. 骨髄癆・・骨髄で異常細胞が増殖したり、骨髄が何かに置き換わってしまって造血細胞が骨髄から追い出されてしまう。白血病、肉芽腫性疾患、骨髄線維症、転移性腫瘍など。
4. 薬剤、放射線、ウイルスなどが造血細胞を傷害する。
(3) その他
1. 造血因子エリスロポエチンの減少 腎障害 - 腎性貧血。
2. 低栄養。
(注、この小節の出典は[7][8])
(1)出血
出血では血液成分の赤血球と血漿(水分)を同時に失うが、血漿(水分)量は短時間で回復するが赤血球の回復には時間がかかるので血液が薄くなる。出血が長期に渡ると鉄が欠乏し鉄欠乏性貧血と重なる。
(2)溶血性貧血
赤血球が壊される、あるいはもろく壊れてしまう。
1. 赤血球膜異常 遺伝性球状赤血球症、肝疾患、尿毒症。
2. 赤血球酵素異常 G6PD欠乏症、ピルビン酸キナーゼ欠乏症。
3. 自己免疫性溶血性貧血 免疫系が自分の赤血球を攻撃してしまう。
4. 物理的破壊 行軍ヘモグロビン尿症(スポーツ貧血)足を強く多く踏みつけることで、足裏の毛細血管内で大量に赤血球を押しつぶしてしまう。
5. 発作性夜間ヘモグロビン尿症
(注、この小節の出典は[7][8])
形態による貧血の分類。 赤血球の減少は、赤血球のサイズ・ヘモグロビン濃度という観点から分類される。
· 赤血球のサイズ
· 大球性 - 赤血球が通常よりも大きい。赤血球の分化に異常があることを示唆する。
· 正球性 - 通常のサイズ。
· 小球性 - 通常よりも小さい。赤血球を作るための材料が不足していることを示唆する。
· ヘモグロビン濃度
· 正色素性 - 通常の濃度で含まれている。
· 低色素性 - ヘモグロビン量が少ない。ヘモグロビンの産生に障害のあることを示唆する。
これらを組み合わせて、例えば「小球性低色素性貧血」などと表現する。これは、状態を表現しただけのもので原因まで含めた診断名ではない。
· 小球性低色素性貧血
· サラセミア
· 鉄芽球性貧血
· 鉄欠乏性貧血
· 正球性正色素性貧血
· 再生不良性貧血
· 溶血性貧血
· 遺伝性球状赤血球症
· 発作性夜間血色素尿症(PNH)
· 自己免疫性溶血性貧血
· 大球性貧血(大球性正色素性貧血)
· 巨赤芽球性貧血
· 悪性貧血
· 葉酸欠乏性貧血
· ビタミンB12欠乏性貧血
· 赤血球数
· ヘモグロビン濃度
· 鉄濃度
· フェリチン濃度
小球性低色素性貧血で上昇していれば二次性貧血を疑い、低下していれば鉄欠乏性貧血を疑う。
· 網赤血球
網赤血球は若い赤血球であり、骨髄での造血機能が衰えると減少する。絶対値で計算するのが重要であり、およそ5-10万 /μlになるようなら正常であり、これ以下なら造血機能の障害を疑う。若い赤血球である網赤血球が多いにもかかわらず(つまり骨髄では赤血球を盛んに作っているにもかかわらず)貧血であるなら、出血や溶血を疑う。
· 総鉄結合能(TIBC)
· 不飽和鉄結合能(UIBC)
· 平均赤血球容積(MCV) : ヘマトクリット/赤血球数。
· 平均赤血球血色素量(MCH、Mean Corpuscular Hemoglobin)
平均赤血球血色素量(へいきんせっけっきゅうけっしきそりょう)は、赤血球一個辺りのヘモグロビンの量。
· 意義
低色素性貧血と正色素性貧血、を見分ける際に用いる。
· 公式
ヘモグロビンを赤血球数で割って求める。
平均赤血球血色素量をMCH、ヘモグロビンをHb(g/dl)、赤血球数をRBC(×106/μl)、とすると、平均赤血球血色素量は
となる。
· 正常値 : 28~32
· 判定
|
平均赤血球血色素量 |
判定 |
|
28~ |
正色素性貧血 |
|
~28 |
低色素性貧血 |
· 平均赤血球血色素濃度(MCHC、Mean Corpuscular Hemoglobin Concentration)
平均赤血球血色素濃度(へいきんせっけっきゅうけっしきそのうど)は、赤血球一単位体積辺りのヘモグロビンの濃度。
· 意義
低色素性貧血と正色素性貧血、を見分ける際に用いる。
· 公式
ヘモグロビンをヘマトクリットで割って求める。
平均赤血球血色素濃度をMCHC(%)、ヘモグロビンをHb(g/dl)、ヘマトクリットをHt(%)、とすると、平均赤血球血色素濃度は
となる。
· 正常値 : 31-36
· 判定
|
平均赤血球血色素濃度(%) |
判定 |
|
31~ |
正色素性貧血 |
|
~31 |
低色素性貧血 |
1. 原因の除去。貧血を招いている基礎疾患の治療が基本である。特に出血が原因であるならば急いで出血を止める必要がある。鉄欠乏性貧血ならば鉄分の摂取、行軍ヘモグロビン尿症ならば運動量の削減や靴の改善など治療の方法はそれぞれの原因次第である。ただし治療が困難な血液疾患は原因疾患の治療と平行して、対症療法として輸血を行う。
2. 除去可能な原因の場合でも、貧血の程度が重い場合には輸血で赤血球を補給する必要がある。
3. 食事療法、赤血球の増産に必要な栄養を十分に補給する[9]。
多くの病原体はその増殖に多量の鉄を要するため、血清鉄濃度を低下させることは炎症の原因となる菌の増殖を抑制して抗菌作用も発揮することになるが、臨床的には弱い作用であり実際に利用されない[10]。ヘプシジン(en:Hepcidin)は肝臓で産生される一種のペプチドホルモンであり、腸からの鉄の過剰な吸収を抑制する作用を有し、抗菌作用も指摘されている[10]。ラクトフェリンは、母乳・涙・汗・唾液などの外分泌液中に含まれる鉄結合性の糖タンパク質である。ラクトフェリンは、強力な抗菌活性を持つことが知られている。グラム陽性・グラム陰性に関係なく多くの細菌は、生育に鉄が必要である。トランスフェリンと同様、ラクトフェリンは鉄を奪い去ることで、細菌の増殖を抑制する[11][12]。
通常、貧血は健康ではない状態であるが、これを他の症状の治療に利用することがある。ウイルス性肝炎を含む肝炎では、肝臓の細胞に鉄分が蓄積される。これはアポトーシスを引き起こすことで、傷付いた肝細胞を排除しようとする免疫機能の働きで、この肝臓細胞内の鉄分が活性酸素を細胞内に呼び込んでアポトーシスが起こされる訳だが、肝炎ではこれらアポトーシスが過剰に機能し、放って置けば肝硬変を引き起こす。これを食い止めるために、食事制限などによって人為的に鉄分欠乏状態を起こさせる。
しかし既に鉄分が肝臓細胞に過剰に蓄積されている場合には、早急に鉄分を消費させる必要が出てくる。この際、瀉血によって人為的に貧血状態を引き起こさせ、ヘモグロビン合成に鉄分を消費させるという除鉄療法と呼ばれる治療法や鉄キレート療法が行われる[13]。
· 生理的貧血と言って、ヒトの乳児期において一時的に生ずる貧血が存在する。
· ウマ類にのみ発症する疾病として、高熱と貧血症状を起こして衰弱死する馬伝染性貧血という病気がある。ただし、これはウイルスの吸血昆虫を媒介とした感染により起きる伝染性の疾病であり、症状は本項の貧血と類似するものがあるが、発病の成立については大きく異なる。
· 1990年代の日本において、朝食を食べない小中学生の貧血が社会問題化していた。
· 小児期の貧血症状を呈しない程度の鉄欠乏は、発達遅延や学習障害の要因となっている可能性が指摘されている[14][15]。